Esta semana tu bebé mide 2.5 cm, ahora que ya tiene formada
toda la estructura básica de su cuerpecito, va a empezar a aumentar de
peso y de tamaño más rápidamente, la colita que
tenía estas semanas atrás, al final de su columna vertebral, ha
desaparecido.
Sus orejitas ya están formadas por fuera y al
final de esta semana, también estarán formadas por dentro. Ya termino de formarse la nariz y puede mover ya sus extremidades.
Su corazón, ya puede oírse en el ultrasonido,
está casi formado. Sus órganos sexuales ya se han desarrollado, pero
todavía no se puede distinguir bien si será una niña o un varón.
Sus ojos están completamente formados, aunque aún tiene los párpados
fusionados y no los abrirá hasta las 27 semanas. La placenta ya está más desarrollada y puede
empezar a producir hormonas. Ahora que la fisiología básica de tu bebé
está en su lugar, empezará a subir de peso con rapidez.
jueves, 12 de abril de 2012
miércoles, 11 de abril de 2012
el cancer y la DIU
Un estudio reciente ayuda a desmentir la creencia de que los
dispositivos intrauterinos, utilizados como método anticonceptivo,
aumentan el riesgo de contraer cáncer cervical. De hecho, la evidencia
demuestra lo contrario. Aquí te contamos más detalles sobre este
descubrimiento y qué otros hábitos puedes adoptar para disminuir el
riesgo de desarrollar cáncer cervical.
El cáncer de cervical o del cuello del útero es uno de los que más
afecta a las mujeres en todo el mundo, luego del cáncer de mama. Por
eso es una de las principales preocupaciones en cuestiones de salud de
la mujer.
Un estudio reciente publicado en Lancet Oncology, encontró
que, a diferencia de lo que se creía, el uso de los tradicionales DIU o
dispositivos intrauterinos que se colocan para evitar el embarazo,
también puede disminuir las posibilidades de desarrollar el cáncer
cervical.
Asimismo, el estudio analizó la relación entre el uso del DIU y el
VPH (Virus del Papiloma Humano), que es el principal causante del
cáncer de cuello del útero. Del mismo modo, si bien en estos casos no
resultó ser efectivo para evitar el contagio del VPH, el DIU sí actuó
como barrera para disminuir el desarrollo del cáncer.
Para llegar a estos resultados, el equipo de investigación, del Institut Català d’Oncologia
en Cataluña, España, analizó 26 estudios previos que incluían datos de
más de 20 mil mujeres de una docena de países, a quienes siguieron por
más de 10 años. Así encontraron que las que usaron un DIU durante al
menos un año disminuyeron su riesgo de desarrollar cáncer cervical a la
mitad. Los investigadores piensan que esta disminución puede deberse a
que el poner y quitar el DIU podría destruir algunas de las células
precancerosas o que quizá podría estimular al sistema de defensa a
producir una respuesta inmune que ayudara a evitar que el VPH
progresara a cáncer.
Como su nombre lo indica, el cáncer cervical (también conocido como
del cuello del útero o del cuello de la matriz), es el que se
desarrolla en esta parte del cuerpo de la mujer, denominada cérvix, que
se ubica en la parte superior de la vagina.
Prácticamente todos los cánceres cervicales son causados por una
infección con ciertos tipos del virus del papiloma humano (VPH), que
daña lentamente las células que cubren el cuello del cérvix. El VPH es
una infección muy común entre las mujeres sexualmente activas, aunque
sólo pocas mujeres que se infectan con este virus desarrollan el cáncer
cervical.
Las
fumadoras y las mujeres que están infectadas con el virus de la
inmunodeficiencia humana (VIH) tienen más posibilidades de desarrollar
anormalidades cervicales o en el cuello de la matriz si están
infectadas con el VPH. Para evitar la transmisión y el desarrollo del
cáncer cervical, desde hace unos años existe una vacuna contra el VPH
que en algunos países se recomienda para todas las adolescentes.
En general, el cáncer del cuello del útero no produce síntomas hasta
que está avanzado. Por eso es tan importante hacerse controles
ginecológicos con regularidad. El/la especialista te indicará que te
realices un estudio que se denomina Pap o Papanicolau,
que entre otras cosas permite detectar de manera temprana el cáncer del
cuello del útero o cáncer cervical (o cérvico-uterino).
Cuando se presentan síntomas, la mujer puede sentir:
- Secreción o flujo vaginal sin color o teñido de sangre.
- Manchado (por sangrado) después de tener relaciones sexuales o sangrados anormales.
- En las etapas más avanzadas, puede causar dolor pélvico, pérdida del apetito y/o anemia.
Afortunadamente, hoy existen varias formas de evitar su desarrollo o
disminuir las posibilidades de padecerlo. La principal es la vacuna
contra el VPH, aunque esto sólo es útil en el caso de las adolescentes.
Si ese no es tu caso, otras medidas pueden ayudarte a prevenir el
cáncer cervical. Por ejemplo:
- Limitar el número de parejas sexuales para reducir la posible exposición al VPH, VIH y otras enfermedades de transmisión sexual.
- Utilizar preservativos (condones) cuando tengas relaciones sexuales, para disminuir el riesgo de infección por VPH (a menos que tengas una sola pareja sexual que no está infectada).
Además de las mencionadas, otras acciones comunes para disminuir el
riesgo de desarrollar cualquier tipo de cáncer incluyen: dejar de fumar
si fumas (mejor aún, nunca empezar) y llevar una dieta sana acompañada
de una rutina de ejercicios. Todos estos hábitos te permitirán vivir
más y mejor.
comer bien
LA MAYORÍA CREE QUE COME BIEN
Los que pueden comer carne, leche y huevos creen, de forma equivocada que
comen bien. La mayoría de la gente, como siempre tiene creencias equivocadas,
vive como auto engañada, pensando que come bien, sólo porque come abundante
carne, pollo, pescado, mariscos, leche, quesos, café, huevos, pan, tortillas,
arroz, una que otra fruta, una que otra vez, ensaladas. Esa no es una
alimentación completa. Eso no significa comer bien.
Los consejos comunes incluso de los médicos son que para estar bien
alimentado solo come de todo, ten una alimentación lo más variada posible, sin
decir que alimentos ni en que cantidad. Si no se habla de las cantidades de
cada alimento y cada nutriente ese consejo no sirve de nada. En realidad no se
necesita comer de todo, solo se necesitan comer los alimentos donde se
encuentran los nutrientes con las cantidades que se necesitan todos los días y
aún a pesar de este gran consejo, la mayoría de la gente no varía sus comidas,
pero : La mayoría jura que come de todo y que sus comidas están lo
suficientemente variadas, que come muchas frutas. Cuando el médico le pregunta
a alguna persona: ¿Come usted de todo?, esta persona jura que sí. Entonces el
médico dice: bien, por ese lado todo está bien. Busquemos el problema en otro
lugar. Sin embargo deja la fruta para el final de la comida y normalmente no le
queda espacio en el estómago para comerla. Otros aseguran que comen ensaladas y
es lo que dejan normalmente en el plato después de comer o también es lo
primero que se saltan en el menú. Al ordenar la comida en un restaurante, si el
niño se come la ensalada y deja la carne, se le dice no seas tonto, cómete la
carne que es lo mejor.
La verdad es que comer sólo carne, leche, huevos y tortillas, pan o arroz
es comer mal. En esos alimentos no se encuentran todos los nutrientes que el
organismo necesita todos los días. Es imposible que un solo alimento contenga
todos los nutrientes que el cuerpo necesita diariamente. La realidad es que
comemos mucho los alimentos equivocados por no saber qué contienen; nos
nutrimos muy poco y obtenemos excesos. Comer bien significa tener una buena
alimentación.
Siempre comemos los mismos alimentos. Todos en nuestras casas tenemos entre
10 y 20 platillos que se van repitiendo a lo largo de todo el año y a fin de
cuentas a lo largo de toda la vida. Cuando llegamos al platillo #20, entonces
comenzamos con el #1.
Cuando vamos a la pizzería no pensamos qué pizza vamos a pedir porque ya
elegimos la que pedimos siempre ; cuando vamos al restaurante hacemos
exactamente lo mismo, entonces, si en esos platillos hay deficiencias, vamos a
tener deficiencias toda la vida, y también, si hay excesos, vamos a tener
excesos toda la vida.
Otro problema es que comemos lo que nos gusta, no lo que más nos conviene.
A esto es a lo que se le llama tener malos hábitos alimenticios. La mejor forma
de saber si alguien se alimenta bien es por las enfermedades que presenta. Hay
enfermedades cuya causa específica es la mala alimentación. Muchas enfermedades
que se consideran hereditarias no son sino el simple resultado de lo que comen
los padres, que es lo mismo que comen los hijos y lo mismo que comía la mamá
desde el embarazo. En consecuencia la enfermedad que sufren los padres también
la sufren los hijos. En eso consiste lo hereditario de la enfermedad.
Muchos creen que comen bien porque comen comidas y platillos caros, en
restaurantes caros, de lujo; comida de importación, internacional. Ellos
piensan que comer mucho es comer bien. La gente relaciona el comer bien con los
alimentos que consume la gente de nivel alto de vida, es decir, come pan blanco
en vez de tortillas, toma vino en vez de tomar agua, arroz blanco en vez de
arroz negro, etcétera. Entonces la gente escoge sus alimentos de acuerdo a sus
colores, sabores y nivel social que lo consume.
Comer como rico no significa que comes bien. Comer como pobre tampoco significa
que comes mal. Ricos y pobres tienen alimentos buenos y malos. Lo importante es
saber qué contienen esos alimentos, no quien los come.
Otros equivocadamente creen que comen bien, porque han disminuido la
cantidad de carne roja que comen. Otros porque no comen carne de cerdo, sólo
comen carne de res. Otros porque sólo comen pollo y pescado. Otros porque comen
muchas ensaladas y frutas. Otros porque se han hecho vegetarianos. Otros porque
no comen pan.
Otros porque comen y cocinan sin grasa. Otros porque tratan de comer de
todo. Otros porque comen cosas muy naturales y sanas, es decir, no comen nada
enlatado, embotellado o procesado. Otros porque se preocupan de comer alimentos
limpios, sin contaminación, bacterias o parásitos. Otros porque no comen en la
calle ni en restaurantes, siempre comen en su casa. Otros porque no comen
comida chatarra o comidas rápidas. Otros porque complementan sus alimentos sólo
con vitaminas y minerales. Otros agregan sólo fibra. Otros porque dejan de
tomar café, alcohol, dejan de fumar cigarrillos, etcétera. La verdad es que
todo esto ayuda a mejorar algún aspecto de la alimentación, pero no significa
que la alimentación esté completa y balanceada. Es decir, hacer alguno o varios
de estos cambios es muy constructivo, pero no significa que con esto ya
obtenemos una buena alimentación. Es decir puedes tener una comida muy limpia,
sin grasa, sin carne roja pero que no contenga todos los nutrientes que tú
necesitas. Por ejemplo unos huevos hechos sin nada de grasa y muy limpios no le
quitan el exceso de colesterol que traen.
Buena alimentación significa tener todos los nutrientes que tu organismo
necesita todos los días en las cantidades necesarias. Si se toman todos en las
cantidades recomendadas, automáticamente se balancean. Eso significa tener una
alimentación completa y balanceada.
Mala alimentación significa tener excesos, deficiencias y carencias de
nutrientes en nuestra alimentación. Independientemente que sea cara o barata,
nacional o importada, en casa o en buenos restaurantes. Los pocos que aceptan
que comen mal en Latinoamérica piensan equivocadamente que en Europa o EEUU se
come bien, o que la gente que tiene más dinero come bien; eso no es cierto. Esa
gente no está totalmente desnutrida pero aún así tienen una alimentación
bastante mala.
La desnutrición es un término médico que mide sólo la cantidad de proteínas
y calorías que tiene un organismo. El gran error es creer que al tener bien las
proteínas y las calorías, todo lo demás está bien. Básicamente miden la nutrición
por la cantidad de proteínas y calorías que comen todos los días. Y como la
carne, leche y huevos contienen proteínas, es lo que consumen más. Y al comer
muchas proteínas y calorías duermen tranquilos pensando que su nutrición está
totalmente completa. Si la cantidad de proteínas y calorías es aceptable, se
considera a la persona bien nutrida.
Si faltan proteínas y calorías, se considera a la persona desnutrida.
Entonces el término nutrición se refiere a sólo 2 nutrientes. ¿No es eso
increíble? ¡Cuando necesitamos 114 nutrientes todos los días!
Una alimentación deficiente en nutrientes, sólo se corrige con complementos
alimenticios en forma de polvos y tabletas. En otras palabras, la única forma
de tener una alimentación completa es agregando a tus comidas polvos y tabletas
que contengan proteínas, carbohidratos, aceites, fibras, vitaminas, minerales,
oligoelementos y factores botánicos. Eso lo saben muy bien los deportistas y
atletas, pero la gente común, no. No saben que la gente normal, aunque no sea
atleta, también debe complementar su alimentación. Poca gente puede nombrar los
114 nutrientes básicos que su cuerpo necesita todos los días y es muy raro el
que sabe la cantidad de cada uno de ellos y dónde se encuentran.
Si no sabemos qué nutrientes necesitamos, no podemos escoger esos
nutrientes. Y cuando estamos frente a un buen complemento alimenticio, no
sabemos identificarlo. Por eso es común que muchos médicos no le den el valor
justo cuando se encuentran con un buen complemento alimenticio y digan, tómelo
pero no creo que le sirva.
Eso es pura ignorancia acerca de los nutrientes y las necesidades diarias.
Si no sabemos de nutrientes, no podemos escoger un buen complemento
alimenticio.
Si no sabemos en qué alimentos están, no podemos elegir esos alimentos. Si
no sabemos la cantidad de nutrientes que necesitamos y la cantidad contenida en
el alimento, no podemos saber qué cantidad del alimento debemos tomar. Debido a
esto, la gente no sabe qué alimentos escoger y cuáles evitar. En consecuencia recibe
unos nutrientes en exceso y otros con deficiencia. Eso es suficiente para
causarle muchas enfermedades, problemas de peso y finalmente gaste mucho dinero
en médicos, medicinas, hospitalizaciones, cirugías y quizás hasta tenga una
muerte prematura. ¿Cuál puede ser la solución?
La Nutrición Celular. Sus ingredientes.
Proteínas. Necesitamos un aporte diario de proteínas debido al desgaste
orgánico constante. Las células y las estructuras celulares están hechas de
proteínas. La célula no es más que un recipiente de proteínas relleno de agua
donde están disueltos los nutrientes. Por lo tanto, para formar nuevas
estructuras necesitamos de proteínas. Es decir, nosotros estamos hechos de
proteínas, ésa es la materia prima que nos conforma.
Necesitamos diariamente un gramo de proteína por cada kilogramo de peso
(500 mg/libra). Un hombre necesita 70 gr. y una mujer 60 gr. como promedio.
Las proteínas están formadas por aminoácidos, que son 22. Nueve de ellos
son considerados esenciales porque el organismo no tiene la capacidad de
sintetizarlos o formarlos, así que forzosamente debe recibirlos con nuestros
alimentos. Necesitamos proteínas que contengan todos los aminoácidos esenciales
y no esenciales de forma balanceada. Si alguno de estos falta en la dieta o se
encuentra en cantidades insuficientes, provoca que el organismo no pueda formar
todas las proteínas que necesitamos a diario. Se recomienda que el 40% de las
proteínas que ingerimos sea de origen animal y el 60% de origen vegetal.
riesgos de diabetes gestacional
La diabetes gestacional suele
aparecer o se diagnostica por primera vez, alrededor de la semana 28 de
gestación. Afecta aproximadamente a un 4 por ciento de las mujeres
embarazadas, y sus causas no están del todo definidas.
Existen algunas referencias que apuntan a las hormonas de la placenta,
que suprimen la acción de insulina en la madre, de modo que el páncreas
de la madre sigue produciendo insulina, pero las células de su cuerpo
no logran usarlas de manera apropiada a fin de procesar la glucosa en
la sangre, ocasionando un aumento en los niveles de azúcar en la sangre
de la madre. Esta glucosa adicional, aunque no la insulina de la madre,
se introduce en la placenta y eleva el nivel de glucosa en la sangre
del bebé, dándole mayor energía de la que necesita para crecer
normalmente, y un mayor tamaño también, que se conoce como macrosomía.
 El riesgo de diabetes gestacional en el embarazo
El riesgo de diabetes gestacional en el embarazo
Las mujeres con mayor riesgo de sufrir diabetes gestacional son las que:
- Presentan sobrepeso antes o durante el embarazo
- Son mayores de 35 años de edad
- Poseen antecedentes familiares de diabetes
- Han tenido diabetes gestacional durante el embarazo anterior
- Dieron a luz, anteriormente, a un bebé que haya pesado más de 3,8 hg o con alguna malformación
- Son afro-asiáticas, asiáticas, e hispanas.
- Son mayores de 35 años de edad
- Poseen antecedentes familiares de diabetes
- Han tenido diabetes gestacional durante el embarazo anterior
- Dieron a luz, anteriormente, a un bebé que haya pesado más de 3,8 hg o con alguna malformación
- Son afro-asiáticas, asiáticas, e hispanas.
Riesgos de la diabetes durante el embarazo para el bebé
Estimulado por el azúcar de la madre, el páncreas del bebé podrá
empezar a producir insulina adicional, lo que provocaría un bajo nivel
de glucosa en el momento del nacimiento, y un mayor riesgo de problemas
respiratorios para el bebé. Además, el bebé presentaría mayor
probabilidad de convertirse en un niño obeso y un adulto diabético.
Riesgos de la diabetes durante el embarazo para la madre
Una
mujer con diabetes gestacional puede desarrollar hipertensión arterial
durante el embarazo, y necesitar un parto por cesárea para dar a luz a
un bebé de gran tamaño.
La diabetes gestacional puede producirse cuando la glucemia de la
madre no está controlada, por dos razones: por alguna deficiencia en la
producción de insulina o por alguna disfunción de la insulina, es
decir, que la insulina producida no funcione correctamente. Es
recomendable que las mujeres que enfrentan los factores de riesgo,
deberían someterse a una prueba para medir los niveles de glucosa en la
sangre, en la primera visita prenatal al médico.
Las mujeres que no enfrentan un riesgo mayor de padecer diabetes gestacional deberían someterse a pruebas de glucemia
entre las semanas 24 y 28 del embarazo. Si el resultado es anormal,
entonces se aplica una prueba de glucemia en ayuno para medir el nivel
de glucosa. Después de aproximadamente 14 horas sin alimentos o bebida,
con la excepción de tragos de agua, a la mujer se le administra otra
dosis de glucosa, y los niveles en su sangre son medidos cada hora,
durante tres horas. Si estos niveles son anormales en dos o tres
medidas, se dice que la mujer padece diabetes gestacional, aunque
algunos médicos piensan que incluso un solo nivel anormal ya es una
mala señal.
La diabetes gestacional suele curar cuando se acaba el embarazo,
pero aún así es recomendable que la madre repita las pruebas algunas
semanas después del parto para comprobar si realmente la glucemia se ha
normalizado. Durante el tratamiento, la disciplina lo es todo. Se
tratará de mantener un nivel normal de glucosa en la sangre de la
madre. La mujer deberá seguir un plan de alimentación
adecuado, limitar el consumo de dulces y almidones refinados, y además
tendrá que hacr ejercicio con regularidad, realizando paseos diarios o
natación. Sólo en el caso de que estas medidas no presenten los
resultados esperados, sería necesario recurrir a las tomas de insulina.
Diabetes gestacional
Definicion.- Diabetes identificada por primera vez en la embarazada. Incidencia 5 % de todos los embarazos.
Defecto basico.- las celulas beta no son capaces de producir suficiente insulina para contrarrestar el efecto de las hormonas en el embarazo.
Tratamiento.- Primero dieta, segundo inyecciones de insulina.
Cura potencial.- La enfermedad desaparece despues del parto, pero un 50% de estas mujeres padecera diabetes tipo 2 los proximoas cinco o diez años.
Se denomina diabetes gestacional a la diabetes que afecta a mujeres embarazadas que nunca antes habían sufrido la enfermedad, pero que presentan un alto nivel de glucosa durante la gestación de su hijo.
Las causas de su aparición aún se desconocen pero los especialistas sospechan que se debe a un aumento de la producción de hormonas de la placenta durante el periodo de desarrollo del feto.
Estas
hormonas son capaces de bloquear la segregación de insulina del cuerpo
materno haciendo que genere una resistencia a esta, lo que desencadena
un aumento de glucosa en sangre produciéndose así una hiperglucemia.
Consecuencias para la mama
de
diabetes gestacional en un embarazo tienen más probabilidades de que
les suceda lo mismo cuando vuelvan a gestar, además suelen desarrollar
una diabetes tipo II.
Consecuencias para el bebé:
Como
este tipo de diabetes se produce en una etapa tardía del embarazo no
ocasiona las mismas complicaciones al feto que a la madre, pero aun así
es necesario mantener al niño bajo control médico ya que esta afección
puede hacer que nazca con un peso mayor de lo normal, cosa que no es
saludable en absoluto.
Existen casos en los que se ha comprobado que los bebés que padecieron una diabetes gestacional, con los años han desarrollado una diabetes tipo I
Existen casos en los que se ha comprobado que los bebés que padecieron una diabetes gestacional, con los años han desarrollado una diabetes tipo I
Congelar óvulos y semen antes de iniciar un tratamiento oncológico
cancer de mama y embarazo, tratamiento y pronostico
Tratamiento
Radioterapia
Las complicaciones mas frecuentes por radioterapia son anomalias del desarrollo, retardo mental grave y desarrollo ulterior de cancer.
otros problemas incluye:
perdida del embarazo
daño hereditario
esterilidad
retardo del crecimiento en general sobre el periodo previo a la implantacion
Los riesgos hereditarios y geneticos para los hijos del feto no se pueden precisar pero se encuentra que 1Gy duplicara la incidencia de anomalias congenitas.
La fertilidad disminuye en los seres humanos irradiados durante la fase de organo genesis en dosis que exceden de 0.5 Gy.
La etapa de embarazo es importante para evaluar el riesgo asociado con la edad gestacional
1.- durante el periodo embrionario los principales problemas son: malformaciones de oragnos especificos, las cuales en su mayor parte son neuropatias con microcefalia y retardo del crecimineto con uan dosis umbral de tan solo 0.1 Gy
2.- en el periodo fetal temprano (8 a 15 semanas )la microcefalia y el retardo mental siguen siendo los prblemas principales
3.- en el periodo fetal medio (16 a 25 semanas) las malformaciones fenotipicas graves son menos frecuentes, retardo metal y microcefalia con dosis de 0.5 Gy o mas
En conclusion el riesgo principal ocurre en el primer trimestre disminuynedo en el segundo y insigniificante en el tercer trimestre.
Debido a los problemas graves sobre el feto la mastectomia debe ser el tratamiento de eleccion en los dos primeros trimestres, en tercer trimestre se puede considerar la nodulectomia para un cancer pequeño.
La administracion de cualquier tratamiento coadyuvante ideado para disminuir el riesgo de recidiva en una paciente en la que se ha resecado quirugicamente todo el cancer conocido, se debe diferir hasta el termino del embarazo.
Si existe mucha urgencia para el tratamiento, el parto se puede inducir a las 34 semanas de gestacion. La diseccion respecto de la diseccion axilar se basa sobre el hallazgo histologico de un cancer invasor en la biopsia, al igual que en la paciente no gestante.
Quimioterapia
la admistracion de quimioterapia en una paciente con cancer de mama gestante plantea sus propias cuestiones. Los efectos de la quimioterapia sobre el feto en pacientes tratadas por tumores solidos se han documentado muy poco.
La combinacion de agentes antineoplasicos en la paciente embarada conlleva a un riesgo importante en primer trimestre especificamente el aborto espontaneo y el de defectos de nacimiento clinicamente manifiestos, el impacto es significativo en el segundo y tercer trimestre.
Si la enfermedad es metastasica y requiere quimioterapia citotoxica en el primer trimestre, es aconsejable que se someta a un aborto terapeutico, debido a la incidencia de abortos espontaneos y de anomalias fetales.
En el segundo y tercer trimestre del embarazo las pacientes pueden recibir tratamientos citotoxico con precaucion.
Que hacer tratamiento
Primer trimestre: mastectomia mas diseccion gaglionar axilar NI - NII
Segundo trimestre: mastectomia o cirugia conservadora mas diseccion ganglionar axilar NI - NII
Neoadyuvancia mas cirugia conservadora mas diseccion gaglionar axilar NI - NII
Todos con adyuvantes.
En el primer trimestre no se justifica el aborto, excepto en una enfermedad metastasica y quimioterapia.
Se puede realizar neoadyuvancia a partir del segundo trimestre
La radioterapia se realiza solamente post parto.
Pronostico a largo plazo y embarazos futuros

Este es incierto. Debido que muchas pacientes que mueren lo hacen dentro los dos primeros años, sobre todo con ganglios linfaticos axilares positivos, el riesgo actual de muerte en los 18 primeros meses, recomienda diferir otros embarazos hasta que haya pasado la probabilidad de recidiva.
Un embarazo ulterior no afecta el pronostico a largo plazo. Muchas mujeres no deben embarazarse despues de haber recibido quimioterapia.
definicion, epidemiologia, diagnostico
exámenes complementarios
Radioterapia
Las complicaciones mas frecuentes por radioterapia son anomalias del desarrollo, retardo mental grave y desarrollo ulterior de cancer.
otros problemas incluye:
perdida del embarazo
daño hereditario
esterilidad
retardo del crecimiento en general sobre el periodo previo a la implantacion
Los riesgos hereditarios y geneticos para los hijos del feto no se pueden precisar pero se encuentra que 1Gy duplicara la incidencia de anomalias congenitas.
La fertilidad disminuye en los seres humanos irradiados durante la fase de organo genesis en dosis que exceden de 0.5 Gy.
La etapa de embarazo es importante para evaluar el riesgo asociado con la edad gestacional
1.- durante el periodo embrionario los principales problemas son: malformaciones de oragnos especificos, las cuales en su mayor parte son neuropatias con microcefalia y retardo del crecimineto con uan dosis umbral de tan solo 0.1 Gy
2.- en el periodo fetal temprano (8 a 15 semanas )la microcefalia y el retardo mental siguen siendo los prblemas principales
3.- en el periodo fetal medio (16 a 25 semanas) las malformaciones fenotipicas graves son menos frecuentes, retardo metal y microcefalia con dosis de 0.5 Gy o mas
En conclusion el riesgo principal ocurre en el primer trimestre disminuynedo en el segundo y insigniificante en el tercer trimestre.
Cirugia
Debido a los problemas graves sobre el feto la mastectomia debe ser el tratamiento de eleccion en los dos primeros trimestres, en tercer trimestre se puede considerar la nodulectomia para un cancer pequeño.
La administracion de cualquier tratamiento coadyuvante ideado para disminuir el riesgo de recidiva en una paciente en la que se ha resecado quirugicamente todo el cancer conocido, se debe diferir hasta el termino del embarazo.
Si existe mucha urgencia para el tratamiento, el parto se puede inducir a las 34 semanas de gestacion. La diseccion respecto de la diseccion axilar se basa sobre el hallazgo histologico de un cancer invasor en la biopsia, al igual que en la paciente no gestante.
Quimioterapia
la admistracion de quimioterapia en una paciente con cancer de mama gestante plantea sus propias cuestiones. Los efectos de la quimioterapia sobre el feto en pacientes tratadas por tumores solidos se han documentado muy poco.
La combinacion de agentes antineoplasicos en la paciente embarada conlleva a un riesgo importante en primer trimestre especificamente el aborto espontaneo y el de defectos de nacimiento clinicamente manifiestos, el impacto es significativo en el segundo y tercer trimestre.
Si la enfermedad es metastasica y requiere quimioterapia citotoxica en el primer trimestre, es aconsejable que se someta a un aborto terapeutico, debido a la incidencia de abortos espontaneos y de anomalias fetales.
En el segundo y tercer trimestre del embarazo las pacientes pueden recibir tratamientos citotoxico con precaucion.
Que hacer tratamiento
Primer trimestre: mastectomia mas diseccion gaglionar axilar NI - NII
Segundo trimestre: mastectomia o cirugia conservadora mas diseccion ganglionar axilar NI - NII
Neoadyuvancia mas cirugia conservadora mas diseccion gaglionar axilar NI - NII
Todos con adyuvantes.
En el primer trimestre no se justifica el aborto, excepto en una enfermedad metastasica y quimioterapia.
Se puede realizar neoadyuvancia a partir del segundo trimestre
La radioterapia se realiza solamente post parto.
Pronostico a largo plazo y embarazos futuros

Este es incierto. Debido que muchas pacientes que mueren lo hacen dentro los dos primeros años, sobre todo con ganglios linfaticos axilares positivos, el riesgo actual de muerte en los 18 primeros meses, recomienda diferir otros embarazos hasta que haya pasado la probabilidad de recidiva.
Un embarazo ulterior no afecta el pronostico a largo plazo. Muchas mujeres no deben embarazarse despues de haber recibido quimioterapia.
definicion, epidemiologia, diagnostico
exámenes complementarios
cancer de mama, examenes complementarios
Examenes complementarios
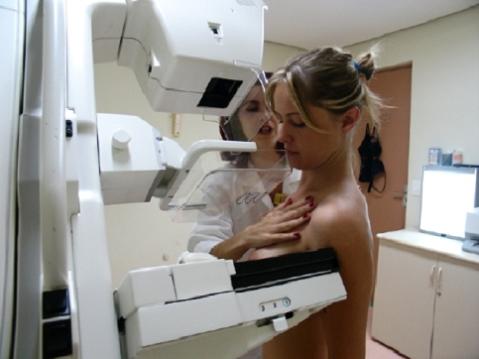
Mamografia
Las alteraciones fisiologicas del embarazo reducen la sensibilidad debido aumento de la densidad mamaria, la hiperemia y aumento del contenido de agua. Se puede realizar en forma segura en la paciente embarazada utilizando una proteccion de plomo sobre el abdomen con una dosis 1 Gy por mama y una exposicion fetal minima.
Ecografia mamaria
puede ser una alternativa diagnostica util, proporciona una evaluacion no invasiva de la mama durante el embarazo sin exposicion a las radiaciones; puede diferenciarse entre lesiones solidas y quistica contra un aumneto de la densidad de fondo y la multinodularidad alterada por el embarazo.
 Un analisis microscopico de las celulas de tejido con la aspiracion con aguja fina (PAAF)
Un analisis microscopico de las celulas de tejido con la aspiracion con aguja fina (PAAF)
Puede ser realizada en consultorio en forma ambulatoria, la desaparicon de la masa con la aspiracion diferencia un quste benigno o un galactocele de un tumor solido. La degeneracion quistica de un cancer a menudo enmascarado como un quiste simple, puede volver a llenarse rapidamente despues de la aspiracion.
Si un quiste vulve a llenarse rapidamente o si un aspirado tiene sangre, se debe realizar una biopsia.
La biopsia mamaria sobre anestesia local, se puede realizar con un minimo riesgo para el feto, tanto la localizacion con aguja, como la biopsia estereotaxica, se limita a lesiones no palpable mamograficamente.
Una vez que se ha llevado a cabo el diagnsotico de cancer de mama en la paciente embarazada, se debe emprender evaluacion apropiada para estadificar el cancer e identificar metastasis a distancia.
La atencion de signos y sintomas de metastasis en encefalo, pulmon o higado, huesos adaptaran y dirigiran los estudios hematologicos y los procediminetos radiologicos necesarios para la estadificacion precisa de la paciente.
Se debe realizar:
pruebas sanguineas de rutina
hemograma completo
pruebas de funcion hepatica
evaluacion de marcadores tumorales
Toda paciente con cancer de mama que muestra signos neurologicos debe someterse a TAC, resonancia magnetica de encefalo y pruebas neurologicas.
La radiografia de torax se realiza para excluir metastasis pulmonares en todos los estadios de cancer de mama. El embarazo no constituye una contraindicacion para una radiografia de torax por que la exposicion fetal es menor de 0.01 cGy, con proteccion abdominal.
Las pacientes con sintomas abdominales o pruebas de funcion hepatica anormales deben ser evaluadas para descartar metastasis hepaticas por ecografia abdominal.
tratamiento y pronostico
definicion, epidemiologia, diagnostico

Mamografia
Las alteraciones fisiologicas del embarazo reducen la sensibilidad debido aumento de la densidad mamaria, la hiperemia y aumento del contenido de agua. Se puede realizar en forma segura en la paciente embarazada utilizando una proteccion de plomo sobre el abdomen con una dosis 1 Gy por mama y una exposicion fetal minima.
Ecografia mamaria
puede ser una alternativa diagnostica util, proporciona una evaluacion no invasiva de la mama durante el embarazo sin exposicion a las radiaciones; puede diferenciarse entre lesiones solidas y quistica contra un aumneto de la densidad de fondo y la multinodularidad alterada por el embarazo.
 Un analisis microscopico de las celulas de tejido con la aspiracion con aguja fina (PAAF)
Un analisis microscopico de las celulas de tejido con la aspiracion con aguja fina (PAAF)Puede ser realizada en consultorio en forma ambulatoria, la desaparicon de la masa con la aspiracion diferencia un quste benigno o un galactocele de un tumor solido. La degeneracion quistica de un cancer a menudo enmascarado como un quiste simple, puede volver a llenarse rapidamente despues de la aspiracion.
Si un quiste vulve a llenarse rapidamente o si un aspirado tiene sangre, se debe realizar una biopsia.
La biopsia mamaria sobre anestesia local, se puede realizar con un minimo riesgo para el feto, tanto la localizacion con aguja, como la biopsia estereotaxica, se limita a lesiones no palpable mamograficamente.
Evaluacion para la estadificacion y enfermedad metastasica
Una vez que se ha llevado a cabo el diagnsotico de cancer de mama en la paciente embarazada, se debe emprender evaluacion apropiada para estadificar el cancer e identificar metastasis a distancia.
La atencion de signos y sintomas de metastasis en encefalo, pulmon o higado, huesos adaptaran y dirigiran los estudios hematologicos y los procediminetos radiologicos necesarios para la estadificacion precisa de la paciente.
Se debe realizar:
pruebas sanguineas de rutina
hemograma completo
pruebas de funcion hepatica
evaluacion de marcadores tumorales
Toda paciente con cancer de mama que muestra signos neurologicos debe someterse a TAC, resonancia magnetica de encefalo y pruebas neurologicas.
La radiografia de torax se realiza para excluir metastasis pulmonares en todos los estadios de cancer de mama. El embarazo no constituye una contraindicacion para una radiografia de torax por que la exposicion fetal es menor de 0.01 cGy, con proteccion abdominal.
Las pacientes con sintomas abdominales o pruebas de funcion hepatica anormales deben ser evaluadas para descartar metastasis hepaticas por ecografia abdominal.
tratamiento y pronostico
definicion, epidemiologia, diagnostico
Cáncer de mama y embarazo
Definición
Se define como el cáncer de mama en periodo gestacional, durante la lactancia o en el primer año después del parto. Es considerado como el segundo cáncer en frecuencia asociado con el embarazo.
El manejo del cáncer de mama asociado con el embarazo a menudo es controlado por un equipo multidisciplinario que incluye un cirujano, un oncologo y un obstetra.
Epidemiologia
el desarrollo de cáncer de mama en el embarazo es un evento relativamente raro se observa 1 en 3000 embarazos, puede ser enmascarado por los cambios fisiológicos, lo que permite que la enfermedad se diagnostique en forma avanzada.
Diagnostico del carcinoma de mama asociado al embarazo
La falta de reconocimiento y la demora en el diagnostico de cancer de mama durante el embarazo o el periodo post parto sigue siendo la razon principal de mal pronostico asociado a esta enfermedad.
Es necesario que el medico lleve a cabo una evaluacion oportuna de toda masa mamaria sospechosa independiente del embarazo, esto de be incluir una anamnesis y un examen fisico asi como los estudios diagnosticos estandares.
Anamnesis de la paciente, debe dirigirse atencion especifica sobre antecedentes familiares de cancer de mama, cancer de mama contralateral previo y la evaluacion actual. En el postparto tambien es importante la anamnesis del amamantamiento.
Desde el punto de vista clinico la mama gravida es tensa, multinodular sobre un fondo de parenquima engrosado y edematoso. El examen fisico de las mamas debe tener en cuenta la simetria y la movilidad, la fijacion o la retraccion, el engrosamiento o la depresion de la piel, las secreciones, la inversion del pezon asi como la presencia de adenopatias axilares o supraclaviculares.
Si el medico identifica una masa mamaria levemente prominente entre la multinodularidad circundante sin otros hallazgos sospechosos, los examenes seriados durante un periodo corto (2 a 4 semanas) pueden aclarar la sospecha de un cancer y proseguir la evaluacion del diagnostico.
exámenes complementarios
Cáncer de endometrio y embarazo
 Su incidencia es de 6 en 1900 pacientes, es muy raro.
Su incidencia es de 6 en 1900 pacientes, es muy raro.Cuando se produce un cáncer de endometrio en el embarazo suele ser focal, bien diferenciado y minimamente invasor o no invasor (se encuentra en forma casual o postaborto)
La conducta es histerectomia total con salpingooforectomia bilateral y radioterapia adyuvante cuando esta indicado.
Cáncer de ovario y embarazo
Las
tumoraciones ováricas en el embarazo producen complicaciones como el
impacto pelvico, la obstrucción de l parto,la torsion del pediculo, la
hemorragia del tumor, la rotura del quiste, la infección y la
malignidad. La gestación no altera el pronostico de la mayoría de los
tumores malignos de ovario pero las complicaciones, como torsion o
ruptura, pueden incrementar la incidencia de abortos espontaneos o
partos pretermino.
Si el quiste o la tumoracion es sospechosa de malignidad y va aumentando de tamaño se debe operar antes de las 18 semanas de embarazo. Cuando quiera que se lleve la exploracion, nuestra recomendacion es que el utero no sea manipulado durante la cirugia (manos lejos del utero)en un esfuerzo por minimizar su irritabilidad.
Cuando se lleva a cabo la exploración quirugica se debe evitar al maximo la manipulacion del utero para no producir contracciones.
Se debe tratar de acuerdo a su estadificacion independiente al embarazo de acuerdo al protocolo de cancer de ovario.
En el segundo y tercer trimestre del embarazo despues de la cirugia conservadora se puede utilizar quimioterapia (vinblastina, bleomicina, cisplatino) previo consentimiento familiar (estudios restrospectivos no han demostrado anomalias congenitas frecuentes en pacientes tratadas con estos esquemas).
Una vez solucionado el embarazo pos quimioterapia y cirugia conservadora se procedera al tratamiento de acuerdo al protocolo de oncoginecologia.
Tratamiento de las masa ovaricas en el embarazo
Menor de 10 cm, sin evidencia de ascitis: simple universal, seguimiento a las 18 horas - persistencia o crecimiento, exploración quirúrgica.
Mayor de 5 cm, complejo papilar y/o bilateral: seguimiento con ultrasonidos, persistencia en la 18 horas semanas o al aumento del 30 a 50 % en su tamaño en cualquier momento durante la gestación, exploración quirugica.
Si el quiste o la tumoracion es sospechosa de malignidad y va aumentando de tamaño se debe operar antes de las 18 semanas de embarazo. Cuando quiera que se lleve la exploracion, nuestra recomendacion es que el utero no sea manipulado durante la cirugia (manos lejos del utero)en un esfuerzo por minimizar su irritabilidad.
Cuando se lleva a cabo la exploración quirugica se debe evitar al maximo la manipulacion del utero para no producir contracciones.
Se debe tratar de acuerdo a su estadificacion independiente al embarazo de acuerdo al protocolo de cancer de ovario.
En el segundo y tercer trimestre del embarazo despues de la cirugia conservadora se puede utilizar quimioterapia (vinblastina, bleomicina, cisplatino) previo consentimiento familiar (estudios restrospectivos no han demostrado anomalias congenitas frecuentes en pacientes tratadas con estos esquemas).
Una vez solucionado el embarazo pos quimioterapia y cirugia conservadora se procedera al tratamiento de acuerdo al protocolo de oncoginecologia.
Tratamiento de las masa ovaricas en el embarazo
Menor de 10 cm, sin evidencia de ascitis: simple universal, seguimiento a las 18 horas - persistencia o crecimiento, exploración quirúrgica.
Mayor de 5 cm, complejo papilar y/o bilateral: seguimiento con ultrasonidos, persistencia en la 18 horas semanas o al aumento del 30 a 50 % en su tamaño en cualquier momento durante la gestación, exploración quirugica.
Cáncer cervical y embarazo
Existen
numerosas opiniones sobre la causa y efecto del carcinoma de cuello
uterino en la paciente embarazada algunos afirman que el carcinoma
impide el embarazo, mientras otros afirman que el embarazo lo evita.
Algunos informes resaltan el hecho de que el embarazo acelera el
carcinoma de cuello, mientras otros creen que el embarazo lo que hace
realmente es elentecer su crecimiento.
Dado que los años de máxima incidencia de este cáncer es a mediados de la década de los cuarenta, es de esperar que muchas pacientes con cáncer cervical estén embarazadas.
Incidencia de 1 a 13 por 10000 embarazos, este cáncer es curable cuando es diagnosticado y tratado en estadios precoces, se lo detecta a través del PAP y se realiza en la primera consulta del prenatal.
El sangrado vaginal es el síntoma habitual en el cáncer de cervix, este o no la paciente embarazada. Cuando la hemorragia se produce durante el embarazo, debe investigarse el síntoma y no atribuirlo directamente al embarazo.
Cuando hay sospecha de etiología de lesión de alto riesgo se debe realizar colposcopia y biopsia para descartar lesiones invasoras.
Cuando la tincion de ácido acético al 5 % presenta zonas blancas sin lesiones vasculares, se podrá posponer la biopsia en el postparto, repitiendo el PAP y la colposcopia por lo menos dos veces en el embarazo.
Cuando hay lesiones aceto blancas con lesiones matrices (base leucoplasia, mosaico, atipias vasculares) se debe realizar biopsia (sacabocado o incisional para tener la profundidad del tejido). Si se diagnostica microinvasor se debe realizar un cono para descartar un proceso infiltrante invasor, esta es la única indicación absoluta para una conizacion en el embarazo.
La conizacion diferenciara a las pacientes que tienen una invasión estromal precoz y que puede llegar a termino sin riesgo apreciable para su supervivencia de aquellos casos con invasión franca en quienes debe considerarse la interrupción precoz en el embarazo.
La paciente con NIC de cuello uterino puede tener parto natural o vaginal y solo se debe reevaluar en el postparto. a las semanas del puerperio.
Las personas que se realizen conos de diagnostico pueden tener sangrados o abortos que debe ser de conocimiento de la paciente y la familia.
Se debe realizar el CONO EN MONEDA se debe colocar seis puntos hemostáticos (5,15,35,45,55 minutos de reloj)lo mas próximo al pliegue vaginal tratando de llegar LEC con poca invasión al canal cervical.
La micrinvasion o invasion estromal se define como un cáncer invasor que no penetra el estroma mas de tres mm. Por debajo de la membrana basal, no presenta invasion vascular ni linfatica, carece de prolongaciones tumorales concluyentes y no se extiende mas alla de los margenes de la muestra quirugica, cuando se cumplen esos criterios histologicos la paciente puede continuar con su embarazo y acabar ´por la via de acuerdo a la indicacion obstetrica. En el postparto previa revaloracion se planifica una histerectomia de acuerdo al protocolo oncoginecologico.
En el cancer invasor se debe estadificar a la enfermedad como la duracion del embarazo, tomando el esquema de las 24 semanas.
Mas de 24 semanas de gestación:
I - II a cesárea atermino seguida de 5000 - 6000 PC y 4000 - 5000 B
cesárea histerectomia radical con linfadectomia radical pelvica bilateral a termino
II - IIIb cesarea atermino seguida de 5000 PC y 5000 B.
En las pacientes que se encuentran por lo menos en la semana 24 del embarazo, es posible retrasar el tratamiento hasta alcanzar la viabilidad fetal. Se realizara una cesárea cuando las pruebas de madurez fetal indiquen viabilidad.
Si no se practica una histerectomia radical con linfadenectomia pelvica en el momento de la cesárea, se comienza inmediatamente la radiación completa de la pelvis, una vez curada la incisión abdominal. Una vez completado el tratamiento de toda la pelvis seguirá la radiación intracavitaria.
Los estadios Ib y IIa se puede tratar con cirugía o con radiación. La preferencia por la histerectomia radical con la linfadenectomia pelvica bilateral es porque el resultado global incluye la conservación del ovario, una mejor función sexual, y no retraso en su tratamiento radical del cáncer cervical.
Dado que los años de máxima incidencia de este cáncer es a mediados de la década de los cuarenta, es de esperar que muchas pacientes con cáncer cervical estén embarazadas.
Incidencia de 1 a 13 por 10000 embarazos, este cáncer es curable cuando es diagnosticado y tratado en estadios precoces, se lo detecta a través del PAP y se realiza en la primera consulta del prenatal.
El sangrado vaginal es el síntoma habitual en el cáncer de cervix, este o no la paciente embarazada. Cuando la hemorragia se produce durante el embarazo, debe investigarse el síntoma y no atribuirlo directamente al embarazo.
Cuando hay sospecha de etiología de lesión de alto riesgo se debe realizar colposcopia y biopsia para descartar lesiones invasoras.
Cuando la tincion de ácido acético al 5 % presenta zonas blancas sin lesiones vasculares, se podrá posponer la biopsia en el postparto, repitiendo el PAP y la colposcopia por lo menos dos veces en el embarazo.
Cuando hay lesiones aceto blancas con lesiones matrices (base leucoplasia, mosaico, atipias vasculares) se debe realizar biopsia (sacabocado o incisional para tener la profundidad del tejido). Si se diagnostica microinvasor se debe realizar un cono para descartar un proceso infiltrante invasor, esta es la única indicación absoluta para una conizacion en el embarazo.
La conizacion diferenciara a las pacientes que tienen una invasión estromal precoz y que puede llegar a termino sin riesgo apreciable para su supervivencia de aquellos casos con invasión franca en quienes debe considerarse la interrupción precoz en el embarazo.
La paciente con NIC de cuello uterino puede tener parto natural o vaginal y solo se debe reevaluar en el postparto. a las semanas del puerperio.
Las personas que se realizen conos de diagnostico pueden tener sangrados o abortos que debe ser de conocimiento de la paciente y la familia.
Se debe realizar el CONO EN MONEDA se debe colocar seis puntos hemostáticos (5,15,35,45,55 minutos de reloj)lo mas próximo al pliegue vaginal tratando de llegar LEC con poca invasión al canal cervical.
La micrinvasion o invasion estromal se define como un cáncer invasor que no penetra el estroma mas de tres mm. Por debajo de la membrana basal, no presenta invasion vascular ni linfatica, carece de prolongaciones tumorales concluyentes y no se extiende mas alla de los margenes de la muestra quirugica, cuando se cumplen esos criterios histologicos la paciente puede continuar con su embarazo y acabar ´por la via de acuerdo a la indicacion obstetrica. En el postparto previa revaloracion se planifica una histerectomia de acuerdo al protocolo oncoginecologico.
En el cancer invasor se debe estadificar a la enfermedad como la duracion del embarazo, tomando el esquema de las 24 semanas.
Mas de 24 semanas de gestación:
I - II a cesárea atermino seguida de 5000 - 6000 PC y 4000 - 5000 B
cesárea histerectomia radical con linfadectomia radical pelvica bilateral a termino
II - IIIb cesarea atermino seguida de 5000 PC y 5000 B.
En las pacientes que se encuentran por lo menos en la semana 24 del embarazo, es posible retrasar el tratamiento hasta alcanzar la viabilidad fetal. Se realizara una cesárea cuando las pruebas de madurez fetal indiquen viabilidad.
Si no se practica una histerectomia radical con linfadenectomia pelvica en el momento de la cesárea, se comienza inmediatamente la radiación completa de la pelvis, una vez curada la incisión abdominal. Una vez completado el tratamiento de toda la pelvis seguirá la radiación intracavitaria.
Los estadios Ib y IIa se puede tratar con cirugía o con radiación. La preferencia por la histerectomia radical con la linfadenectomia pelvica bilateral es porque el resultado global incluye la conservación del ovario, una mejor función sexual, y no retraso en su tratamiento radical del cáncer cervical.
Cancer de vulva y embarazo
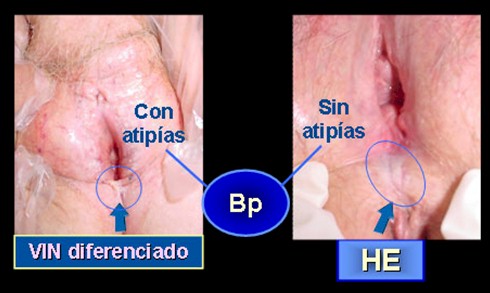 Es poco frecuente su frecuencia es de 1: 8000 a 20000 partos.
Es poco frecuente su frecuencia es de 1: 8000 a 20000 partos.El mas frecuente es el carcinoma epidermoide invasor seguido de los melanomas, adenocarcinomas. La edad mas frecuente es de los 35 a 45 años.
Se debe realizar vulvoscopia antes de la biopsia.
El diagnostico se debe hacer por biopsia de la lesion sospechosa para obtener el grado de invasion.
El tratamiento se debe retrasar hasta el postparto
Si ocurre en el primer o segundo semestre del embarazo se debe realizar una vulvectomia radical con diseccion inguinal bilateral despues de la 18 semanas de gestacion.
En el tercer trimestre se recomienda amplia extirpacion local (aumento de vascularizacion)posponiendo la cirugia definitivahasta el periodo de postparto inmediato.
En las pacientes sin prenatal con el diagnostico en el parto o mas tarde, se debe realizar vulvectomia ampliada con diseccion inguinal bilateral, una semana despues de lparto en la misma hospitalizacion.
La terminacion del embarazo la debe determinar el obstetra verificando el estado posquirugico de la vulva. Hay pacientes tratadas por carcinoma de vulna con vulvectomia radical y linfadenectomia bilateral que posteriormente llevaron adelante embarazos con partos normales, El parto debera determinar el obstetra valorando la elasticidad o fibrosis de la vulva. L a estadificacion es la misma de la FIGO.
Cáncer de vagina y embarazo
 Este
cáncer con embarazo es muy raro, inclusive con el ultimo brote del
adenocarcinoma de células claras de la vagina supuestamente asociada a
la exposición del dietilestribestrol, con frecuencia en mujeres menores
de 34 años.
Este
cáncer con embarazo es muy raro, inclusive con el ultimo brote del
adenocarcinoma de células claras de la vagina supuestamente asociada a
la exposición del dietilestribestrol, con frecuencia en mujeres menores
de 34 años.Este cáncer es raro en el embarazo porque se presenta en mujeres de 50 años.
Se han encontrado carcinoma de células escamosas, como también sarcoma botrioide de cuello y vagina en el embarazo.
Cuando ene la paciente se encuentra cualquiera de estos canceres en el primer y segundo trimestre nos e toma en cuenta el embarazo y se procede a la histerectomia radical mas vaginectomia superior con linfadenectomia pelvica bilateral, seguida de quimioterapia coadyuvante post operatorio.
Si se deja el embarazo a solicitud de la paciente previa explicación de los riesgos en el tercer trimestre, una vez llegado a la madurez fetal, se debe considerar la cesárea o histerectomia seguida de radioterapia y quimioterapia dependiendo del tipo histologico.
cancer de mujer en el embarazo
Cáncer ginecológico en el embarazo
El cáncer en el embarazo se debe indudablemente a la tendencia reciente de retrasar la maternidad a la cuarta década de la vida. Cuando la incidencia de algunas neoplasias comienza aumentar.
cáncer de vulva
cancer de endometrio
cáncer cervical
cancer de vagina
cancer de ovario
cáncer de mama
octava semana, rasgos y placenta
El feto medirá hasta 2 centímetros. Ya tiene párpados, labio superior y nariz y orejas
se están empezando a formar. El cuerpo se está alargando y es posible ver el esqueleto
a través de su piel, que es translúcida. El esqueleto está formado por
un cartílago suave todavía, no son huesos. Los órganos como el corazón y
el hígado funcionan y siguen especializándose.
Hasta ahora, el embrión dependía del
saco vitelino que, según se cree, le proporciona nutrientes y células
sanguíneas en estas primeras semanas. Es entonces cuando la
placenta asume la función de alimentarlo a través del cordón umbilical
unido al útero. Éste será a partir de ahora su sistema de alimentación
durante todo el embarazo. Recibirá comida, oxígeno y agua. Pero también
otras sustancias nocivas que como mamá ingieras. Ten cuidado con
determinados medicamentos, la nicotina o el alcohol.
septima semana, tejido nervioso
En esta etapa, los tejidos y los órganos formados en la fase embrionaria maduran . El embrión se convierte en feto.
La placenta sigue
formándose y empezará a pasar nutrientes de tu cuerpo al del bebé y
retirará sus productos de desecho. El cordón umbilical, la línea vital
entre madre e hijo, empieza a crecer y ensancharse. La cola del feto empieza a caer.
La neurogénesis es un proceso de
división celular extremadamente rápida que produce neuronas. El cerebro
del bebé tendrá mil millones de neuronas. Por increíble que parezca, a diferencia de otras
partes del cuerpo humano, el cerebro no genera nuevas células. Aún así, aunque es difícil que se renueven, las neuronas
tienen una vida muy larga (alrededor de 100 años).
sexta semana, la cabeza
Todo continua creciendo pero en especial la cabeza que alcanza a un tercio del cuerpo, es por este motivo que los ojos empiezan a separarse. La relación cabeza y cuerpo se mantendrá así aun después del nacimiento y parte de su infancia.
quinta semana, crece
En esta semana el embrión alcanza hasta 1 cm de tamaño y se incrementa 40 veces la velocidad con la que se desarrollo el primer mes.
cuarta semana, crecimiento
Aquí el embrión tiene el tamaño de una lenteja y crece 1 mm al dia. Sus ojos empiezan a distinguirse como dos puntos negros. Se forman esbozos de lo que sera sus piernas y brazos. Se empezara a formar el rostro de tu bebe y el corazón no tendrá 4 compartimientos sino sera solo uno.
tercera semana, el corazon
A los 22 días, el corazón es un grupo de células musculares aletargadas y diminutas. Una célula se contrae
espontáneamente, contagia a sus vecinas y comienza una reacción en
cadena hasta que todas las células del corazón empiezan a latir. Estas células
están programadas para controlar los latidos del bebé hasta que el
cerebro se haga cargo en las próximas semanas.
Por ahora, el corazón distribuirá el
alimento y el oxígeno que el embrión necesita para crecer. el corazón
del futuro bebé ya late y lo hace con una media de 150 pulsaciones por
minuto. Este se percibe por ecografía a las 12 semanas y a las 27 semanas se podrá auscultar a través de tu barriguita con el pinard o ecoson.
segunda semana, formacion del tubo neural
En esta semana el embrión posee una cabeza, un tronco y una cola. Las
primeras semanas se empieza a desarrollar las bases de lo que serán sus
órganos, sus rasgos y su sistema nervioso.
Aparecen la formación de sus orejas y sus ojos entran en una fase primaria.
Además, se va haciendo hueco para huesos, músculos, riñones, pulmones,
intestinos y sistema digestivo.
También se empieza a desarrollar el tubo neural, un tubo al descubierto sin piel ni huesos que se convertirá en el cerebro, la médula espinal y el sistema nervioso y la columna vertebral. Es por este motivo importante el consumo de ácido fólico tres meses antes y después de la fecundación.
También se empieza a desarrollar el tubo neural, un tubo al descubierto sin piel ni huesos que se convertirá en el cerebro, la médula espinal y el sistema nervioso y la columna vertebral. Es por este motivo importante el consumo de ácido fólico tres meses antes y después de la fecundación.
primera semana, implantación
Después de la unión del ovulo con el espermatozoide, es decir ovulo fecundado, se empieza a dividir en varias células. La división continúa los siguientes días y se
forma el blastocito. A los 5 días, las células que están afuera se transforman en la placenta y las internas en el embrión (células madre).
A los 7 días, el óvulo fertilizado
desciende por las trompas de Falopio y llega hasta el útero, donde se mantendrá de la segunda semana hasta las 42 semanas.
Ahora pueda que no sientas nada, ni te darás cuenta hasta que te falte la primera menstruación, pero hay mujeres que sienten incluso desde la fecundación los cambios que ocurren en su cuerpo.
lunes, 9 de abril de 2012
La lactancia materna y la pérdida de peso durante el período de posparto
La lactancia ayuda a la pérdida de peso
La
lactancia materna puede ayudar a perder peso, al menos durante los 12
meses después de dar a luz. El proceso de la lactancia materna libera
un número de hormonas en su cuerpo que ayuda a que el útero vuelva a su
tamaño y forma previa al embarazo.
Sin
embargo, no cuente con la lactancia materna para adelgazar durante el
período inmediato de postparto. Muy a menudo, es sólo cuando la
lactancia impide que el peso empiece a salir.
Además,
no dependa de la lactancia materna para su pérdida de peso. O de otra
manera podría ser descuidado con su dieta y en vez de perder peso,
puede que en realidad aumente de peso .Así que asegúrese de comer con
sensatez, hacer ejercicio y permitir que la naturaleza haga el resto.
Si
usted está en periodo de lactancia no hay ninguna razón por qué no debe
ir en una dieta saludable, baja en grasas para perder peso, pero no
debe caer por debajo de aproximadamente 1800 calorías por día, mientras
se alimenta.
Nota:
En una dieta estándar baja en grasa, esto puede significar añadir unas
500 calorías extras al día para el menú normal. Esto es aproximadamente
equivalente a 1 porción de productos lácteos, 1 porción de grano, 1
porción de fruta y 1 porción de vegetales de hoja verde.
La lactancia materna y la dieta
La pérdida de peso durante el período de postparto es perfectamente normal.
Si
no ganó más que las recomendadas10 a 13 kilos durante el embarazo,
debería ser capaz de bajar cómodamente 0.5 kilos por semana sin pérdida
de calidad o cantidad de leche. (O hasta 1 kilo, si usted ganó más.)
Sin embargo, como se ha indicado anteriormente, usted debe aspirar a consumir alrededor de 1800 calorías por día.
No confíe en la comida chatarra para compensar su total de calorías. Asegúrese de que su comida es nutritiva.
Tan pronto como usted y su médico piensan que el momento es el adecuado, comience a hacer ejercicio.
Adelgazar en el embarazo
El aumento de peso durante el embarazo
La ganancia de peso promedio durante el embarazo es de entre 12 a 16 kilos. Durante el parto, las madres nuevas pierden alrededor de 5 a 7 kilos, dejando cerca de 4 a 10 kilos de peso que deberá ser perdido durante el período de postparto. Además, algunas nuevas mamás pueden ganar un extra de 4 a 5 kilos durante el embarazo, debido a varias condiciones médicas, en cuyo caso habrá más peso después del parto que perder para recuperar la figura anterior al embarazo.
La ganancia de peso promedio durante el embarazo es de entre 12 a 16 kilos. Durante el parto, las madres nuevas pierden alrededor de 5 a 7 kilos, dejando cerca de 4 a 10 kilos de peso que deberá ser perdido durante el período de postparto. Además, algunas nuevas mamás pueden ganar un extra de 4 a 5 kilos durante el embarazo, debido a varias condiciones médicas, en cuyo caso habrá más peso después del parto que perder para recuperar la figura anterior al embarazo.
¿Es posible adelgazar y recuperar su figura después de tener un bebé?
¡Sí, lo es! Tener un bebé no significa que usted tiene que ser gorda. Un montón de nuevas madres recuperan su figura anterior al embarazo dentro de 8-12 meses. Es cierto, se necesita tiempo para que su cuerpo vuelva a la normalidad, pero no se desespere. Coma adecuadamente, póngase en movimiento y deje que la naturaleza haga el resto.
¡Sí, lo es! Tener un bebé no significa que usted tiene que ser gorda. Un montón de nuevas madres recuperan su figura anterior al embarazo dentro de 8-12 meses. Es cierto, se necesita tiempo para que su cuerpo vuelva a la normalidad, pero no se desespere. Coma adecuadamente, póngase en movimiento y deje que la naturaleza haga el resto.
No se apresure a hacer dieta después del parto
Si usted no está dando pecho, no se apresure a hacer dieta. En su lugar, durante los primeros tres meses o más después del nacimiento, concéntrese en la alimentación saludable, y desarrollar su propio plan de ejercicios. Luego, cuando su cuerpo ha empezado a recuperarse y cuando su período se ha vuelto normal, comience a seguir un saludable y bajo en grasas plan de pérdida y perderá peso muy fácilmente.
Si usted no está dando pecho, no se apresure a hacer dieta. En su lugar, durante los primeros tres meses o más después del nacimiento, concéntrese en la alimentación saludable, y desarrollar su propio plan de ejercicios. Luego, cuando su cuerpo ha empezado a recuperarse y cuando su período se ha vuelto normal, comience a seguir un saludable y bajo en grasas plan de pérdida y perderá peso muy fácilmente.
Cuánto tiempo antes de que llegue a su peso anterior al embarazo
Si su aumento de peso durante el embarazo no era más que el recomendado 10 - 14 kilos, usted debería ser capaz de regresar a su peso anterior al embarazo dentro de unos 8 meses. Esto puede parecer lento, pero realmente no puede bajar de peso mucho más rápido y mantenerse saludable, al mismo tiempo.
Si su aumento de peso durante el embarazo no era más que el recomendado 10 - 14 kilos, usted debería ser capaz de regresar a su peso anterior al embarazo dentro de unos 8 meses. Esto puede parecer lento, pero realmente no puede bajar de peso mucho más rápido y mantenerse saludable, al mismo tiempo.
La lactancia materna y la pérdida de peso durante el período de posparto
La lactancia ayuda a la pérdida de peso
La
lactancia materna puede ayudar a perder peso, al menos durante los 12
meses después de dar a luz. El proceso de la lactancia materna libera
un número de hormonas en su cuerpo que ayuda a que el útero vuelva a su
tamaño y forma previa al embarazo.
Sin
embargo, no cuente con la lactancia materna para adelgazar durante el
período inmediato de postparto. Muy a menudo, es sólo cuando la
lactancia impide que el peso empiece a salir.
Además,
no dependa de la lactancia materna para su pérdida de peso. O de otra
manera podría ser descuidado con su dieta y en vez de perder peso,
puede que en realidad aumente de peso .Así que asegúrese de comer con
sensatez, hacer ejercicio y permitir que la naturaleza haga el resto.
Si
usted está en periodo de lactancia no hay ninguna razón por qué no debe
ir en una dieta saludable, baja en grasas para perder peso, pero no
debe caer por debajo de aproximadamente 1800 calorías por día, mientras
se alimenta.
Nota:
En una dieta estándar baja en grasa, esto puede significar añadir unas
500 calorías extras al día para el menú normal. Esto es aproximadamente
equivalente a 1 porción de productos lácteos, 1 porción de grano, 1
porción de fruta y 1 porción de vegetales de hoja verde.
sobrepeso en el embarazo
Si la mujer tiene sobrepeso o es obesa antes
del embarazo, se enfrentará a riesgos particulares de salud. Sin
embargo, puede tomar medidas para proteger su salud y la del bebé.
Para averiguar si tiene sobrepeso o es obesa, debe saber su estatura y
peso. Luego podrá calcular el índice de masa corporal (BMI). El BMI
mide la grasa corporal de la persona.
Riesgos de salud durante el embarazo para las mujeres con sobrepeso u obesas
Las mujeres con un BMI alto tienen más probabilidades de sufrir presión arterial alta y diabetes durante el embarazo. También tienen más probabilidades de sufrir problemas durante el parto. Es posible que sus bebés también tengan graves problemas de salud.
Hipertensión gestacional (presión arterial alta): La hipertensión gestacional sucede cuando la embarazada tiene un aumento repentino de la presión arterial durante la segunda mitad del embarazo. Los profesionales médicos pueden detectar ese problema durante los controles regulares de la presión arterial.
Si la embarazada tiene presión arterial alta, quizás necesite un medicamento y controles más frecuentes en las semanas antes del parto. La hipertensión gestacional normalmente desaparece después del nacimiento del bebé. La presión arterial alta durante el embarazo puede ser una señal de preeclampsia.
Preeclampsia y eclampsia: La preeclampsia es una enfermedad potencialmente grave caracterizada por la presión arterial alta y proteína en la orina. Si no se la trata, puede convertirse en una enfermedad poco común y potencialmente mortal llamada eclampsia. La eclampsia puede causar convulsiones y, en algunos casos, coma. Por suerte, la eclampsia no es común en las mujeres que reciben atención prenatal con regularidad.
Después del parto, la mujer con preeclampsia posiblemente deba permanecer en el hospital más de lo normal. Es por seguridad de la mujer y su bebé.
Las embarazadas deben prestar atención a estas señales de advertencia:
De cada 100 embarazadas, de 3 a 5 tienen diabetes gestacional. Si bien desaparece una vez que nace el bebé, más de la mitad de las mujeres tendrá diabetes más tarde en la vida.
Para aprender más sobre los factores de riesgo y qué hacer si tiene alguno, lea diabetes gestacional.
PartoLa mujer con sobrepeso tiene mayor riesgo de sufrir problemas durante y después del parto. Cuanto mayor sea el BMI, más probabilidades tiene de un parto por cesárea, que es una cirugía mayor. En comparación con otras embarazadas, las mujeres con mucho sobrepeso pueden tener más problemas para recuperarse de una cesárea. Además, es posible que deban permanecer más tiempo en el hospital.
Bebés nacidos de madres con sobrepeso u obesasLos bebés de madres con sobrepeso u obesas pueden enfrentarse a sus propios desafíos. Tienen mayor riesgo de:
Durante el embarazo: Si tiene sobrepeso al principio del embarazo, NO empiece a hacer dieta. Las dietas de moda reducen los nutrientes que el bebé necesita para crecer y mantener su salud. Por lo general, las mujeres con sobrepeso deben aumentar entre 15 y 25 libras durante el embarazo. Las mujeres obesas sólo deben aumentar entre 11 a 20 libras durante el embarazo.
Recuerde: Cada mujer tiene un cuerpo distinto. Hable siempre con su profesional médico sobre las medidas más sanas para usted y su bebé.
Riesgos de salud durante el embarazo para las mujeres con sobrepeso u obesas
Las mujeres con un BMI alto tienen más probabilidades de sufrir presión arterial alta y diabetes durante el embarazo. También tienen más probabilidades de sufrir problemas durante el parto. Es posible que sus bebés también tengan graves problemas de salud.
Hipertensión gestacional (presión arterial alta): La hipertensión gestacional sucede cuando la embarazada tiene un aumento repentino de la presión arterial durante la segunda mitad del embarazo. Los profesionales médicos pueden detectar ese problema durante los controles regulares de la presión arterial.
Si la embarazada tiene presión arterial alta, quizás necesite un medicamento y controles más frecuentes en las semanas antes del parto. La hipertensión gestacional normalmente desaparece después del nacimiento del bebé. La presión arterial alta durante el embarazo puede ser una señal de preeclampsia.
Preeclampsia y eclampsia: La preeclampsia es una enfermedad potencialmente grave caracterizada por la presión arterial alta y proteína en la orina. Si no se la trata, puede convertirse en una enfermedad poco común y potencialmente mortal llamada eclampsia. La eclampsia puede causar convulsiones y, en algunos casos, coma. Por suerte, la eclampsia no es común en las mujeres que reciben atención prenatal con regularidad.
Después del parto, la mujer con preeclampsia posiblemente deba permanecer en el hospital más de lo normal. Es por seguridad de la mujer y su bebé.
Las embarazadas deben prestar atención a estas señales de advertencia:
- Dolores de cabeza
- Problemas con la vista
- Aumento rápido de peso
- Hinchazón de manos y cara
- Dolor en la parte superior derecha del abdomen
De cada 100 embarazadas, de 3 a 5 tienen diabetes gestacional. Si bien desaparece una vez que nace el bebé, más de la mitad de las mujeres tendrá diabetes más tarde en la vida.
Para aprender más sobre los factores de riesgo y qué hacer si tiene alguno, lea diabetes gestacional.
PartoLa mujer con sobrepeso tiene mayor riesgo de sufrir problemas durante y después del parto. Cuanto mayor sea el BMI, más probabilidades tiene de un parto por cesárea, que es una cirugía mayor. En comparación con otras embarazadas, las mujeres con mucho sobrepeso pueden tener más problemas para recuperarse de una cesárea. Además, es posible que deban permanecer más tiempo en el hospital.
Bebés nacidos de madres con sobrepeso u obesasLos bebés de madres con sobrepeso u obesas pueden enfrentarse a sus propios desafíos. Tienen mayor riesgo de:
- Nacer prematuramente
- Tener ciertos defectos de nacimiento
- Necesitar atención especial en la unidad de cuidados intensivos neonatales (NICU)
- Ser obesos en la niñez
Durante el embarazo: Si tiene sobrepeso al principio del embarazo, NO empiece a hacer dieta. Las dietas de moda reducen los nutrientes que el bebé necesita para crecer y mantener su salud. Por lo general, las mujeres con sobrepeso deben aumentar entre 15 y 25 libras durante el embarazo. Las mujeres obesas sólo deben aumentar entre 11 a 20 libras durante el embarazo.
Recuerde: Cada mujer tiene un cuerpo distinto. Hable siempre con su profesional médico sobre las medidas más sanas para usted y su bebé.
acido folico en el embarazo
Algunos estudios demuestran que las mujeres que consumen la cantidad
recomendada de ácido fólico (determinada por el médico), antes de estar
embarazada y, durante los primeros meses del embarazo, pueden reducir el
riesgo de dar a luz a un bebé prematuro, con bajo peso al nacer
o con defectos de nacimiento en el cerebro (anencefalia, cuando el bebé
nace sin cerebro o con sólo parte del mismo, y no puede vivir ), en la
columna vertebral (espina bífida, cuando la columna vertebral del bebé no se forma correctamente), y en el labio y palato (labio leporino).
Tomar ácido fólico antes del embarazo es fundamental para la prevención
de estos defectos, que se desarrollan muy pronto: sólo a las tres o
cuatro semanas después de la concepción.
La ingesta de ácido fólico no solo beneficia al bebé,
sino también a personas de todas las edades. El ácido fólico cumple un
papel importante en la producción de los glóbulos rojos y, por esa
razón, beneficia también a quienes padecen anemia. Está demostrado que puede reducir el riesgo de enfermedades cardíacas, derrames cerebrales y de algunos tipos de cáncer.
Esta vitamina se encuentra principalmente en vegetales de hoja verde, frutas cítricas, frijoles, vísceras y verduras. Los alimentos que contienen más ácido fólico son naranja, plátano, brócoli, espinacas, guisantes, espárragos, habas, cacahuetes, lentejas e hígado de pollo.
Otros alimentos como la harina, el arroz, la pasta, el pan y los
cereales pueden contener ácido fólico añadido en su fabricación. Si
miras la etiqueta de los envases podrás saber la cantidad de ácido
fólico que contienen.
El ácido fólico, como todas las demás vitaminas, puede ingerirse
mediante los alimentos ricos en esta vitamina o a través suplementos.
Para ingerir la cantidad de ácido fólico recomendada por los
especialistas, es preciso que:
1. Tomes un suplemento vitamínico con ácido fólico, que contenga 400 mg de esta vitamina.
2. Incluyas en tu dieta diaria cereales enriquecidos con ácido fólico.
3. Aumentes el consumo de alimentos enriquecidos con ácido fólico (pasta, cereales, pan o arroz).
4. Organices tu dieta para que incluya una variedad de alimentos ricos en ácido fólico.
2. Incluyas en tu dieta diaria cereales enriquecidos con ácido fólico.
3. Aumentes el consumo de alimentos enriquecidos con ácido fólico (pasta, cereales, pan o arroz).
4. Organices tu dieta para que incluya una variedad de alimentos ricos en ácido fólico.
se puede viajar en el embarazo
Si se hace un viaje largo en auto, hay que ir
parando cada cierto trecho y moverse. En el caso de los vuelos, se
recomienda no viajar después de los siete meses de embarazo.
El problema con los viajes largos, es que la mujer embarazada tiene un
poco más de riesgo de desarrollar una trombosis venosa. Hay todo un
cambio en las proteínas que la hace más propensa a hacer coágulos en las
venas, por eso estar mucho sentada no es bueno. Si viaja a Europa por
ejemplo, es recomendable que camine por el pasillo del avión y que lleve
medias especiales para personas que sufren de várices. Además, se suman
a las incomodidades que la mujer empieza a tener más ganas de ir al
baño. Lo que uno prohíbe como doctor, es que si está en las últimas
semanas, al menos no se le ocurra hacer un viaje en avión de 24 horas.
Cuando tomar hierro en el embarazo
Uno de los síntomas de la anemia es que la piel se torna de un color amarillento o pálido, al igual que los ojos y la boca. Además, hay presencia de agotamiento, dolor de cabeza y taquicardia.
Las personas con esta enfermedad también pueden presentar síntomas como
irritabilidad, llagas en la lengua, aumento en el tamaño del hígado y
problemas para la cicatrización de las heridas.
La anemia, al igual que cualquier otra afección, debe ser tratada a
tiempo para evitar que produzca una disminución en la capacidad de
trabajo muscular y provoque que las infecciones sean más duraderas y severas.
Si durante el embarazo una mujer sufre de anemia, puede aumentar el riesgo de un parto prematuro,
y los especialistas en nutrición señalan que los hijos de madres que la
han padecido tienden a padecerla a más temprana edad. Después del parto, la fatiga producida por la anemia provoca, en algunas mujeres, el descuido de la salud. El cansancio, la fatiga y la somnolencia asociadas
a la enfermedad son la consecuencia de la deficiencia de hierro en el
organismo, que provoca una disminución de oxígeno en las células, debido
a la baja concentración de hemoglobina en la sangre. El hierro se
encuentra en las carnes rojas, el pescado y los granos como los frijoles
o lentejas, cereales, lácteos y legumbres.
Las anemias ferropénicas por falta de hierro se diagnostican en un 75 por ciento durante el embarazo y están causadas por una falta de hierro en la dieta
o porque la dieta no es capaz de suministrar la suficiente cantidad de
hierro que la mujer embarazada necesita. Por este motivo, es habitual
que las futuras mamás tomen suplementos de hierro a partir del segundo trimestre de
su embarazo y durante el tercero. En general, una mujer que llega al
embarazo con unas reservas de hierro adecuadas y que no ingiere
suplementos durante la gestación, finalizará el embarazo habiendo
consumido todas sus reservas.
El hierro se combina con el oxígeno
para producir la hemoglobina, una proteína que se encarga de
transportar el oxígeno que llega a nuestros pulmones hasta todas las
células del organismo, y mioglobina, otra proteína que conduce este
oxígeno hasta los músculos. Además, interviene en la síntesis del
colágeno, una proteína indispensable para el desarrollo de los huesos,
cartílagos y tejidos conectivos. Durante el embarazo, el hierro
presente en el torrente sanguíneo de la madre, se utiliza también para
incrementar el volumen de sangre, que aumenta durante la gestación en un
50 por ciento. El resto es utilizado por la placenta y el feto para su desarrollo.
Que mates tomar o no tomar en el embarazo
La Agencia de Alimentos y Fármacos (FDA)
considera que la mayoría de las hierbas que se usan en la cocina, son
seguras también usadas en infusiones. Entre éstas se hallan los tés
hechos de jengibre, flor de lima, menta, cebada tostada, escaramujo
(rosa blanda) y tomillo que, en general, son inofensivos en cantidades
moderadas durante el embarazo o el amamantamiento. Sin embargo, no es
recomendable beber cantidades excesivas de ningún té porque puede causar
problemas tanto al bebé como a ti.
El jengibre, concretamente, te puede ayudar a combatir las náuseas al comienzo del embarazo. Se puede tomar como té (vertiendo agua caliente sobre las raíces frescas), en cápsulas o en tinturas. Incluso un refresco de jengibre (ginger ale) puede ayudarte. Puedes tomar cuatro cápsulas diarias de 250 mg al día o también una taza de té de jengibre, cuando sientas náuseas.
NO son seguros: Hay muchas hierbas que se usan como tés que pueden estimular el útero y producir un aborto, si se toman en grandes cantidades. Estas incluyen el anís, gatera o nepeta, consuelda o sinfito, popotillo o canutillo (Ma Huang), muérdago, camomila o manzanilla, flor de jamaica, marrubio o masto, té de labrador, hierba Luisa, raíz de regaliz, estafiate, poleo, hojas de frambuesa, romero, salvia, sasafras, ortiga, vetiver y milenrama. Estas hierbas no se deben tomar como tés, infusiones ni remedios durante el embarazo y la lactancia
El jengibre, concretamente, te puede ayudar a combatir las náuseas al comienzo del embarazo. Se puede tomar como té (vertiendo agua caliente sobre las raíces frescas), en cápsulas o en tinturas. Incluso un refresco de jengibre (ginger ale) puede ayudarte. Puedes tomar cuatro cápsulas diarias de 250 mg al día o también una taza de té de jengibre, cuando sientas náuseas.
NO son seguros: Hay muchas hierbas que se usan como tés que pueden estimular el útero y producir un aborto, si se toman en grandes cantidades. Estas incluyen el anís, gatera o nepeta, consuelda o sinfito, popotillo o canutillo (Ma Huang), muérdago, camomila o manzanilla, flor de jamaica, marrubio o masto, té de labrador, hierba Luisa, raíz de regaliz, estafiate, poleo, hojas de frambuesa, romero, salvia, sasafras, ortiga, vetiver y milenrama. Estas hierbas no se deben tomar como tés, infusiones ni remedios durante el embarazo y la lactancia
Porque no fumar en el embarazo
El pulmón es el órgano que más sufre los efectos del fumar, porque
absorbe todas las sustancias químicas que existen en el humo del
cigarrillo. Algunas de estas sustancias químicas hacen que los vasos
sanguíneos, que abastecen de sangre al útero, se vuelvan más estrechos,
lo que hará que tu bebé reciba menos oxígeno y alimento de la sangre, de
lo que debería recibir. Como consecuencia de esta debilidad, el bebé
puede sufrir algunos riesgos más o menos graves como:
- De pesar poco al nacer
- De nacer prematuramente
- De nacer sin vida
- De morir por un síndrome de muerte súbita
- De desarrollar enfermedades respiratorias y alérgicas como es el caso del asma que lo sufre 1 de cada 3 lactantes.
- De nacer con alguna malformación debido a la disminución de los niveles de vitamina B12 y C.
Algunos estudios demuestran que un químico potente que causa cáncer,
llamado NNK, se transmite a los bebés de las madres que fuman. Otros
también relacionan el hábito de fumar durante el embarazo, a que la madre tenga un bebé con posibles problemas de conducta y de aprendizaje. Se ha demostrado también que el consumo de cigarros, puros o pipas durante el embarazo, también puede provocar un embarazo extra-uterino o un aborto natural. Si fumas y deseas estar embarazada, debes dejar de fumar antes de tratar de concebir.
Si ya estás embarazada, abandona el cigarro lo antes posible. Si, en un
caso extremo, no puedes dejar de fumar del todo, reduce el número de
cigarrillos a menos de 3 al día. Eso puede disminuir los riesgos.
Porque no tomar alcohol en el embarazo
El alcohol pasa rápidamente por tu torrente sanguíneo, cruza la placenta y llega a tu bebé. Tu bebé procesa el alcohol más despacio que tú, por lo que puede acabar con niveles de alcohol superiores a los tuyos.
El alcohol pone en peligro el desarrollo del bebé de varias maneras: por un lado, aumenta el riesgo de abortos espontáneos y de que el bebé nazca muerto. Por otro lado, incluso tomar sólo una bebida alcohólica al día puede aumentar el riesgo de que el bebé nazca con bajo peso o de que más adelante sufra problemas diversos de aprendizaje, del habla, de atención y de hiperactividad. Hay estudios que muestran que las embarazadas que toman una bebida por semana, tienen más probabilidades de que sus hijos tengan comportamientos agresivos y antisociales, que las que no beben nada de alcohol.
La consecuencia más grave de usar alcohol durante el embarazo es el síndrome de alcohol fetal (SAF). Se trata de un trastorno permanente caracterizado por desarrollo pobre (en el útero, después del nacimiento o ambas cosas), rasgos faciales anormales y daños en el sistema nervioso central.
Los bebés que padecen SAF también pueden tener la cabeza y el cerebro anormalmente pequeños, así como malformaciones en el corazón, la espina dorsal y otros problemas anatómicos. Los daños en el sistema nervioso central pueden incluir retraso mental, retraso en el desarrollo físico, problemas de visión y de oído y otra serie de problemas de comportamiento.
Los bebés que padecen SAF también pueden tener la cabeza y el cerebro anormalmente pequeños, así como malformaciones en el corazón, la espina dorsal y otros problemas anatómicos. Los daños en el sistema nervioso central pueden incluir retraso mental, retraso en el desarrollo físico, problemas de visión y de oído y otra serie de problemas de comportamiento.
Si tomaste uno o dos tragos antes de que te tocara la menstruación, no te asustes. No es probable que dañen al bebé. Lo más importante ahora es centrar tus esfuerzos en cuidarte todo lo posible, y eso incluye no tomar alcohol durante el resto del embarazo.
domingo, 8 de abril de 2012
¿Cómo saber si estoy ovulando?
La ovulación se produce cuando el ovario libera al
óvulo maduro. Éste se encamina hacia las Trompas de Falopio, que es el
lugar donde se lleva a cabo la fecundación.
En mujeres con ciclos regulares de 28 días, el día fértil o de liberación del óvulo es el 14; pero si tienes un periodo irregular, el rango en que podrías ovular puede ir entre los días 12 y 16. Para utilizar este método y saber cuándo es tu fecha fértil, debes tener completa claridad respecto a la duración de tu ciclo.
Uno de los signos físicos más claros de que estás ovulando son los malestares en el vientre. Una quinta parte de las mujeres siente dolores en el bajo vientre, que pueden durar unos minutos o, inclusive, algunas horas. Estos se producen días antes de la menstruación y se deben a la actividad de los ovarios.
En mujeres con ciclos regulares de 28 días, el día fértil o de liberación del óvulo es el 14; pero si tienes un periodo irregular, el rango en que podrías ovular puede ir entre los días 12 y 16. Para utilizar este método y saber cuándo es tu fecha fértil, debes tener completa claridad respecto a la duración de tu ciclo.
Uno de los signos físicos más claros de que estás ovulando son los malestares en el vientre. Una quinta parte de las mujeres siente dolores en el bajo vientre, que pueden durar unos minutos o, inclusive, algunas horas. Estos se producen días antes de la menstruación y se deben a la actividad de los ovarios.
Métodos para saber si estoy ovulando:
- Temperatura basal: Durante la ovulación se produce la hormona progesterona, que aumenta la temperatura corporal entre 0,5º y 1,0ºC.
Para ocupar este método, debes ser rigurosa, y se recomienda que la medición de la temperatura se realice en las mañanas, apenas despiertes, porque cualquier movimiento puede aumentar la temperatura. Los especialistas aconsejan que se utilice siempre el mismo termómetro y que la forma de tomarla sea bucal o rectal, permaneciendo con el termómetro alrededor de tres minutos.
Debes tener una hoja donde anotar tus mediciones a diario y así verás su evolución, lo que te permitirá ver el patrón que sigue tu ciclo y la fecha de ovulación.
Es normal si el día anterior a la ovulación se produce una baja en la temperatura, no te preocupes, porque el día de liberación del óvulo aumentará. Un par de días después que se produjo la ovulación, la temperatura volverá a ser igual a la del período pre ovulatorio, si no baja es probable que se deba a un embarazo.
Ventajas del método: su costo, además de la facilidad y comodidad que entrega poder realizar el control en casa. Se puede conocer la fecha de ovulación claramente y la duración del segundo período del ciclo, es decir, cuándo va a llegar la menstruación.
Desventajas: puede cansar a la pareja y en ocasiones es inseguro, porque puede haber errores en el registro.
Si quieres tener un bebé, los especialistas aconsejan tener relaciones sexuales por lo menos dos días antes del aumento de la temperatura, porque la progesterona puede tardar hasta 48 horas en aparecer en la cantidad suficiente para subirla y el óvulo sólo dura un día.
- Moco cervical o flujo vaginal: En los días previos a la ovulación, la cantidad del flujo aumentará considerablemente, además, su textura cambiará. Estos cambios se producen debido al aumento en los niveles de estrógeno.
Algunas personas comparan el flujo que se produce durante la ovulación con la clara de un huevo crudo, porque el moco se vuelve más claro, flexible y resbaladizo.
Durante la ovulación, el flujo que actuaba como protección, favorece el transporte de los espermios a través del cuello del útero, hasta llegar a las Trompas.
- Pruebas o test de ovulación: Puedes encontrar este tipo de pruebas en las farmacias y, a través de la medición de la hormona luteinizante (LH), que predice con hasta 36 horas de anticipación tu día fértil. Este tipo de análisis es más práctico que la medición basal y de mayor efectividad, además, también se puede realizar en casa.
Es importante que sigas cuidadosamente cada una de las indicaciones del envase. A pesar de que se recomiende usar la primera orina del día, es mejor realizarlo con la segunda, porque durante la noche esta hormona tiende a concentrarse, lo que provocaría un falso positivo.
Puedes encontrarlos en distintas farmacias y los precios van desde los $ 4.990.
Existen otros métodos que puede realizar tu doctor para saber si estás ovulando, en caso que sigas un tratamiento de fertilidad:
- Ecografía: Este examen se realiza, por lo general, a través de la vagina. El médico evaluará el crecimiento del folículo que se encuentra en los ovarios hasta que desaparece.
- Biopsia del endometrio: Es un análisis que consiste en la extracción de un porcentaje (mínimo) de epitelio que recubre el endometrio. Se debe hacer un par de días antes de la menstruación y es muy efectivo, porque las hormonas producidas por el ovario cambian día a día. Esta muestra es evaluada por un patólogo y también resulta efectiva para saber si el endometrio está bien preparado para recibir un bebé. El problema es que resulta demasiado molesto.
que vacunas tener en el embarazo
Esto ayudara tanto a prevenir enfermedades indeseables durante y despues del embarazo tanto para ti como pata tu hijo.
Vacuna antitetánica:
Vacuna Antidiftérica:
Vacuna Antigripal(Influenza):
Vacuna Antirrábica:
Vacuna Antirrubeólica:
Vacuna antitetánica:
- Ningún riesgo durante el embarazo.
- Se recomiendan 5 dosis en mi país, la de contacto, al mes, a los seis meses, al año y al año de la ultima.
- Los anticuerpos que aporta la vacuna protegen al bebé del tétanos neonatal y estos anticuerpos permanecen en el bebé por 6 meses aproximadamente.
Vacuna Antidiftérica:
- Ningún riesgo para el embarazo.
- Se da conjuntamente con la vacuna antitetánica(doble bacteriana).
Vacuna Antigripal(Influenza):
- Indicada en toda embarazada con fecha probable de parto para los meses de invierno.
- Se aplica después del primer trimestre de embarazo.
- Por prevención no se vacuna en el primer trimestre (aunque no hay evidencia de malformaciones en este período).
Vacuna Antirrábica:
- Indicada en caso de mordedura de perro o animal rabioso
- Es curativa, no preventiva, mejor no se exponga al peligro de un perro que usted no conoce, no se haga ni lamer.
Vacuna Antirrubeólica:
- Vacuna hecha con virus vivos.
- No se recomienda su uso durante el embarazo.
- Después de aplicada la vacuna se recomienda no quedar embarazada hasta un mes posterior.
señales de alerta cuando ir corriendo al medico en el embarazo
Llame a su médico si usted tiene:
- Sangrado o secreción que le sale de la vagina
- Hinchazón repentina o extremada de su cara o de sus dedos.
- Dolores de cabeza graves o que no se le quitan.
- Náusea y vómito que no se le quita.
- Mareo
- Visión débil o borrosa
- Dolor o calambres en la parte baja del estómago.
- Fiebre o escalofríos.
- Nota un cambio en los movimientos de su bebé.
- Orina menos o siente ardor al orinar.
- Cualquier enfermedad o infección.
- Cualquier cosa que la molesta.
Señales de alerta
"No haga esto, no haga eso". Usted probablemente ha escuchado toda
clase de cuentos. He aquí algunas señas que se deben considerar como una
alerta:
- No fume. Fumar aumenta su riesgo de tener un aborto espontáneo, parto prematuro, un bebé de poco peso al nacer y muchos otros problemas.
- No use drogas ilegales. La cocaína, heroína, marihuana y otras drogas ilegales aumentan su riesgo de tener un aborto espontáneo, un parto prematuro y defectos de nacimiento. Su bebé podría también nacer adicto a la droga a la que usted ha esta usando en exceso, lo cual podría causar graves problemas de salud.
- No beba alcohol. Beber alcohol durante el embarazo es la principal causa de defectos de nacimiento.
- No limpie la caja donde su gato hace popó (defeca) ni tampoco coma carne roja cruda ni a medio cocer. Usted podría contraer toxoplasmosis una enfermedad capaz de causar defectos de nacimiento.
- No se meta al sauna ni al baño turco. El calor aumenta su riesgo de tener un aborto espontáneo y defectos de nacimiento.
- No se dé duchas vaginales. Las duchas vaginales podrían forzar aire dentro de la vagina lo cual puede causar embolismo aéreo. La vagina no requiere enjuague además del baño normal del cuerpo. Las duchas vaginales trastornan el balance de bacterias beneficiosas que mantienen la vagina limpia.
como aliviar molestias del embarazo
Aquí hay una lista de los malestares más frecuentes durante el embarazo y algunos consejos para manejarlos:
Náuseas matutinas. Náusea o vómito que puede aparecer a
cualquier momento: durante el día o la noche. Trate de comer comidas
pequeñas con frecuencia y evitar las comidas grasosas. Mantenga galletas
de soda cerca de la cama para comer antes de levantarse.
Hable con su médico si las náuseas matutinas le duran más allá de los
tres primeros meses de embarazo o si hacen que usted baje de peso.
Si toma hierro en ayunas deje de hacerlo, busque otra forma de tomarlo, es decir coma no lacteos porque el calcio y el hierro no se llevan. Tome un jugo de naranja u otro citrico a media tarde cuando ya paso por lo menos dos horas del almuerzo y tome el hierro asi evitara el malestar y la anemia. Si percibe otras molestias con el hierro puede optar por otro generalmente aqui el Cheltin es muy bien aceptado solo que el precio es un poco mas caro.
Si toma hierro en ayunas deje de hacerlo, busque otra forma de tomarlo, es decir coma no lacteos porque el calcio y el hierro no se llevan. Tome un jugo de naranja u otro citrico a media tarde cuando ya paso por lo menos dos horas del almuerzo y tome el hierro asi evitara el malestar y la anemia. Si percibe otras molestias con el hierro puede optar por otro generalmente aqui el Cheltin es muy bien aceptado solo que el precio es un poco mas caro.
Cansancio. Algunas veces el cansancio durante el embarazo es causado por anemia, por lo tanto, hable con su médico. Descanse suficientemente. Si es posible, tome una siesta durante el día.
Calambres en las piernas. Suavemente estire la pantorrilla doblando los dedos de los pies hacia arriba en dirección de la rodilla. Puede tomar magnatil a partir del tercer trimestre ya que en el embarazo no es por falta de potasio los calambres sino de magnesio.
Estreñimiento. Tome líquidos en abundancia Coma alimentos con bastante fibra tales como frutas, vegetales y cereal integral. No tome laxantes sin antes consultar con su médico. Los medicamentos para ablandar las materias fecales pueden ser más seguros que los laxantes. Póngase una calita como aqui dicen, un supositorio, y deje de comer hasta que ingrese al baño para evitar las indigestiones, porque sino vaciamos el intestino no podrá entrar nada mas. Después de ingerir los alimentos camine de 15 a 30 minutos, tome agua y luego recuéstese tome una siesta maximo de 30 minutos esto la relajara y despertara mejor.
Hemorroides. No haga demasiada fuerza mientras se le está moviendo el estómago. Trate de evitar constiparse. Límpiese bien después de que se le haya movido el estómago; los pañitos humedecidos pueden resultar menos irritantes que el papel higiénico. Tome varios baños de asiento al día si es necesario. Use cremas externas para evitar el friccionamiento y la hinchazón.
Orinar con más frecuencia. Puede necesitar orinar más frecuentemente a medida que su bebé crece puesto que él o ella pondrá presión sobre su vejiga. Esto no se puede evitar. Si sabe que va salir y no encontrara un baño decente evite consumir muchos líquidos para no presentarse apreturas.
Venas várices. Evite ponerse ropa que le apriete alrededor de las piernas o de la cintura. Descanse y mantenga los pies levantados tanto como pueda. Si debe mantenerse de pie por períodos largos de tiempo muévase. Pregúntele a su médico acerca de medias ortopédicas o de compresión que le pueden ayudar a mejorar o prevenir las venas varicosas. Mueva de arriba a abjo los pies si esta sentada o parada mucho tiempo asi circulara algo mejor las piernas, sientese con los pies arriba en cuanto pueda, aproveche.
Cambios de humor. Su nivel hormonal está cambiando continuamente durante el embarazo. Además, su vida está atravesando por un cambio muy fuerte. No sea demasiado dura con si misma. Si se siente muy triste o piensa en suicidarse hable con su médico. La verdad generalmente son los esposos o el familiar mas cercano en que nos aguanta estos berrinches, pero no lo haga tan seguido trate de dominarse un poco al final en su cuerpo y usted manada sobre el todo esta en su mente, si en verdad la quieren tambien comprenderan, pero no explote sin motivo y tarate de pensar antes de reaccionar.
Acidez estomacal. Coma comidas pequeñas con frecuencia. Evite las comidas picosas o grasosas. No
se acueste enseguida. Pregúntele a su médico acerca de tomar antiácidos. La verdad mi esposo trabaja con productos naturales y el santo remedio que me alivia sin dañar a mi bebe es el Aloe en forma liquida, yo tomo Herbalife que se toma una tapita en un vaso de agua, que evita cualquier acidez y dolor. Trate de no comer en la noche, puede ser un vaso de leche fria sin lactosa o light que tiene menos grasa y una fruta como manzana, pera, papaya.
Infecciones por levaduras. La cantidad de secreción proveniente de la vagina aumenta durante el embarazo. Las infecciones por levaduras que también pueden causar secreción son más comunes durante el embarazo. Es buena idea hablar con su médico acerca de cualquier secreción inusual.
Sangrado de las encías. Cepíllese y pásese la seda dental con regularidad y visite a su odontólogo (dentista) para que le hagan limpieza dental. No posponga las visitas al odontólogo (dentista) por estar embarazada, pero asegúrese de mencionarle al odontólogo de su embarazo.
Nariz tupida. Esto se relaciona con cambios en los niveles de la hormona femenina llamada estrógeno. Es posible que usted también tenga sangrado por la nariz.
Edema (retención de líquido). Descanse con las piernas elevadas. Acuéstese sobre el lado izquierdo mientras duerme de modo tal que la sangre fluya mejor al regresar de sus piernas hacia el corazón. No use píldoras para eliminar líquido llamadas diuréticos. Si está pensando en disminuir la cantidad de sal que usted come para bajar la hinchazón hable con su médico primero. Su cuerpo necesita sal suficiente para mantener el balance de líquidos y disminuir la sal puede no ser la mejor manera de manejar su hinchazón.
Cambios en la piel. Las estrías aparecen como marcas rojas en la piel. Una loción con mantequilla de shea puede ayudar a mantener su piel húmeda y ayudarle a reducir la comezón causada por la sequedad de la piel. Las estrías con frecuencia no pueden prevenirse, pero con frecuencia desaparecen después del embarazo.
Otros cambios en la piel pueden incluir el oscurecimiento de la piel
de la cara y alrededor de los pezones y una línea oscura por debajo del
ombligo. El mantenerse alejada del sol o usar un filtro solar puede
ayudar a disminuir estas marcas. La mayoría de las marcas probablemente
se desvanecerán después del embarazo.
Suscribirse a:
Entradas (Atom)




